آیا احتمال خروج یا جابجایی آی یو دی وجود دارد؟
برخی از خانم ها احتمالاً بیش از سایرین احتمال از بی رفتن آی یو دی در آنها وجود دارد. این موارد شامل موارد زیر است:
زنانی که زایمان طبیعی داشته اند
یک مطالعه در سال ۲۰۱۸ بر روی ۱۶۲ زن که مستقیماً پس از زایمان طبیعی از IUD استفاده کردند ، نشان داد که ۸ درصد در ۶ ماه اول خروج کامل آی یو دی را تجربه کردند و ۱۶ درصد نیزخروج جزئی داشتند.
زنان و دختران جوان
تحقیقات دیگر نشان می دهد که زنان جوان و نوجوانان در سن ۱۴ تا ۱۹ سالگی خطر بیشتری برای خروج آی یو دی دارند. وقتی زن بالای ۱۹ سال باشد ، این خطر کاهش می یابد.
زنانی که اخیراً سقط جنین داشته اند
برخی از شواهد همچنین حاکی از آن است که توصیه می شود برای زنانی که اخیراً سقط جنین داشته اند ، با تاخیر از IUD استفاده کنند. مطالعهای در مجله ای اروپایی درباره پیشگیری از بارداری و مراقبت از بهداشت باروری منتشر شده است ، که گزارش داد زنانی که در طی ۲ هفته اول سقط جنین از آی یو دی استفاده کردند ، احتمال ابتلا به خروج آی یو دی آنها نسبت به افرادی که حداقل ۳ هفته پس از آن استفاده کردند، بیشتر بود. با این حال ، تفاوت آنچنان معنی دار نبود. نتایج نشان داد که ۶٫۷ درصد از زنانی که در همان ابتدا از AUD استفاده کردند ، طی ۶ ماه خروج IUD را گزارش کردند. در گروه گذاشتن AUD با تاخیر بیشتر ، ۳٫۳ درصد از زنان خروج AUD داشتند.
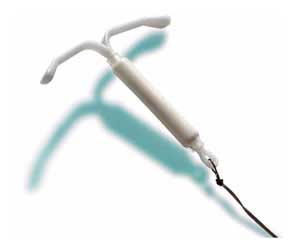
علائم خروج و جابجایی IUD
هنگامی که پزشک IUD را در رحم قرار می دهد ، به زن دستور می دهد که موقعیت رشته های آی یو دی را بررسی کند. هنگامی که IUD خارج می شود یا جابجا می شود ، زن هنگام بررسی رشته ها ممکن است حداقل یکی از تغییرات زیر را متوجه شود:
رشته های کوتاه تر از حد معمول
رشته هایی که به نظر می رسد ناهموار است
رشته های خارج از مکان
رشته های از دست رفته
ممکن است زن متوجه شود که نمی تواند IUD خود را احساس کند. در بعضی موارد ، جابجایی یا خروج IUD نیز می تواند باعث علائم جسمی شود ، از جمله:
خونریزی شدید
گرفتگی شدید
ترشحات غیر طبیعی واژن
برخی از خانمها همچنین ممکن است علائم عفونت از جمله تب و ضعف را نشان دهند. در صورت وجود هر یک از این علائم ، لازم است با پزشک متخصص زنان ملاقات کنید.
خطر بارداری با خروج یا جابجایی IUD
اگر IUD در دوران بارداری گذاشته شود ، این می تواند منجر به ایجاد مشکلات سلامتی برای زن و نوزاد شود. احتمال سقط جنین بیشتر و خطر حاملگی خارج رحمی نیز وجود خواهد داشت. حاملگی خارج رحمی زمانی است که جنین در خارج از رحم ، معمولاً در لوله های فالوپ قرار می گیرد. این یک مشکل است که به فوریت پزشکی نیاز دارد. پزشکان به دلیل وجود این خطرات، زنانی که با IUD باردار می شوند را به دقت رصد می کنند.
زمان مراجعه به پزشک بعد از گذاشتن IUD
اگر مشکوک به خروج یا جابجایی IUD هستید ، باید به پزشک مراجعه کنید. احتمالاً پزشک معاینه جسمی را انجام داده و برای تعیین موقعیت IUD دستور سونوگرافی را انجام می دهد. اگر زن در حین استفاده از IUD باردار شود نیز باید به پزشك مراجعه كند ، زیرا بارداری با IUD باعث افزایش خطر سقط جنین و حاملگی خارج رحمی می شود. مراقبت پزشکی برای زنانی که هر یک از علائم زیر را نیز تجربه می کنند ضروری است:
گرفتگی شدید
خونریزی شدید
تب
ترشحات غیر طبیعی
درد یا ناراحتی مداوم در رحم
این علائم می تواند نشان دهد که IUD جابجا شده که این منجر به عوارض شدیدی می شود.
چه کسی می تواند از IUD استفاده کند؟
بیشتر زنان می توانند از IUD استفاده کنند ، از جمله کسانی که HIV مثبت دارند. یک پزشک عمومی و یا پرستار در مورد تاریخچه پزشکی شما سؤال می کنند که آیا آی یو دی برای شما مناسب است یا خیر. ممکن است آی یو دی مناسب باشد اگر:
فکر کنید ممکن است باردار باشید
دارای STI درمان نشده یا عفونت لگنی هستید
در رحم یا دهانه رحم خود مشکل دارید
خونریزی غیر قابل توضیح بین دوره های قاعدگی یا بعد از رابطه جنسی وجود دارد
زنانی که بارداری خارج رحمی داشته اند و یا دارای دریچه های قلب مصنوعی هستند باید قبل از جراحی آی یو دی با پزشک معالج خود مشورت کنند.
بهترین IUD برای هر شخص کدام است؟
دستگاه های داخل رحمی (IUD) محبوبیت زیادی در بین مردم دارند. چندین آی یو دی وجود دارد که هر یک از آنها متناسب با افراد مختلف خواهد بود. حدود ۱۰ درصد از افراد برای کنترل بارداری از آی یو دی استفاده می کنند. این دستگاه ها خطر بارداری ناخواسته را به میزان قابل توجهی کاهش می دهند و احتمال بروز خطای انسانی را که با مصرف قرص هر روز یا استفاده از کاندوم وجود دارد ، از بین می برند. بهترین IUD برای یک فرد به سابقه پزشکی ، سبک زندگی و اولویت های شخصی آن و همچنین عوارض جانبی که ممکن است تجربه کند بستگی دارد.
مزایا و خطرات آی یو دی های هورمونی و غیر هورمونی
آی یو دی ، مانند هر روش کنترل بارداری، مزایایی دارد اما خطرات زیادی را نیز به همراه دارد. ممکن است افراد قبل از تصمیم گیری در مورد اینکه آی یو دی برای آنها مناسب است ، مایل باشند با پزشک در مورد تاریخچه پزشکی خود و هرگونه برنامه در مورد بارداری آینده صحبت کنند. جوانب مثبت و منفی انواع مختلف IUD شامل موارد زیر است:
IUD های هورمونی
مزایای IUD های هورمونی شامل موارد زیر است:
تاثیر پذیری بالا: آی یو دی های هورمونی و غیر هورمونی بیش از ۹۹ درصد مؤثر هستند. با این حال ، یک مطالعه در سال ۲۰۱۵ نشان داد که آی یو دی های هورمونی مؤثرتر از آی یو دی های غیرهورمونی هستند.
عادت های ماهانه منظم تر: بعضی از افراد متوجه می شوند که هورمون های آی یو دی عادت های ماهانه آنها را تنظیم می کند.
خطر ابتلا به برخی سرطانها را کاهش می دهد: هورمونهای موجود در IUD ممکن است خطر ابتلا به برخی سرطانها از جمله سرطان آندومتر را که در لایه رحم است ، کاهش دهد.
IUD هورمونی همچنین می تواند برای افرادی که قادر به استفاده از داروهای ضد بارداری حاوی استروژن نیستند ، از جمله افرادی که میگرن دارند یا مستعد لخته شدن خون در پاها هستند ، می تواند گزینه مناسبی باشد. با این وجود ، آی یو دی های هورمونی ممکن است برای افرادی که عفونت لگن ، مشکلات رحم ، خونریزی غیر قابل دلیل واژن و سرطان دهانه رحم یا آندومتر دارند مناسب نباشد.
عوارض جانبی IUD چیست؟
در این مقاله ، نگاهی دقیق تر به عوارض جانبی IUD های هورمونی و غیر هورمونی می اندازیم.
IUD های غیر هورمونی
مزایای IUD غیر هورمونی شامل:
نداشتن هورمون: IUD های غیر هورمونی حتی برای افرادی که نمی توانند از داروهای کنترل هورمونی استفاده کنند، بی خطر هستند.
پیشگیری از بارداری اضطراری: آی یو دی غیر هورمونی بلافاصله شروع به کار می کند ، بنابراین می تواند به عنوان یک نوع اضطراری کنترل بارداری عمل کنند.
ماندگاری بیشتر: در حالی که آی یو دی های هورمونی می توانند سالها کار کنند ، IUD های غیر هورمونی حداقل تا ۱۰ سال از بارداری جلوگیری کنند.
معایب IUD های غیر هورمونی
معایب IUD های غیر هورمونی شامل:
دوره های سنگین تر: برخی از افراد با IUD غیر هورمونی دوره های سنگین تری را تجربه می کنند. بنابراین ، این IUD ها ممکن است برای افرادی که پریود دردناک یا آندومتریوز دارند ، انتخاب مناسبی نباشد.
آلرژی: افرادی که به مس یا بیماری ویلسون حساسیت دارند ، نمی توانند با خیال راحت از آی یو دی های غیر هورمونی استفاده کنند.
مزایای IUDs
آی یو دی ها بسیار مؤثر و مقرون به صرفه هستند.
دستگاههای داخل رحمی برای بسیاری از افراد می توانند یک انتخاب ضد بارداری عالی باشند.
فواید IUD هورمونی و غیر هورمونی هم شامل موارد زیر است:
کاهش احتمال خطای انسانی:
یک متخصص بهداشت و درمان IUD را داخل رحم وارد می کند. به محض وجود IUD ، فرد مجبور نیست نگران فراموش کردن قرص یا استفاده از کاندوم باشد.
کارآیی بالا:
IUD ها بسیار مؤثر هستند. میزان بارداری با این دستگاه ها از ۰٫۹ تا ۱٫۵ درصد متغیر است که بسیار پایین تر از نرخ سایر اشکال پیشگیری از بارداری است.
پیشگیری از بارداری طولانی مدت:
IUD ها برای سالهای طولانی ایمن هستند. آنها حتی ممکن است تا حدودی از تاریخ پایان توصیه شده خود موثر باقی بمانند.
محافظت در برابر مسائل بهداشتی مرتبط با حاملگی:
برای افرادی که شرایط سلامتی جدی دارند و بارداری برایشان خطرناک است ، آی یو دی می تواند نجات دهنده زندگی باشد.
مقرون به صرفه بودن:
IUD نیاز به مراجعه مکرر به پزشک یا تکرار تجویز پزشک ندارد. در نتیجه ، این گزینه برای بسیاری از افراد گزینه مقرون به صرفه است ، خصوصاً وقتی بیمه درمانی آن را پوشش می دهد.
انعطاف پذیری:
تا زمانی که امکان بارداری زن وجود نداشته باشد ، درج چرخه IUD می تواند در هر نقطه در طول چرخه ماهانه انجام شود. لازم نیست برای شروع یا پایان دوره منتظر بمانید.
آیا IUD ها ایمن و مؤثر هستند؟
مطالعات در مورد IUDs و افزایش وزن بی نتیجه مانده است.
IUD بیش از ۹۹ درصد در جلوگیری از بارداری مؤثر است. این بدان معنی است که اگر ۱۰۰ نفر از IUD بیش از ۱ سال استفاده کنند ، کمتر از یک نفر باردار می شوند.
سایر اشکال پیشگیری از بارداری اغلب کمتر موثر هستند زیرا افراد می توانند هنگام استفاده از آنها خطایی انجام دهند. به عنوان مثال ، با فراموش کردن خوردن قرص ضد بارداری یا عدم قرار دادن کاندوم به درستی امکان بارداری به وجو می آید.
آی یو دی از عفونت های مقاربتی (STI) محافظت نمی کند. ممکن است فرد بخواهد از یک روش اضافی پیشگیری از بارداری مانند کاندوم برای محافظت در برابر STI استفاده کند.
احتمال وجود آی یو دی می تواند باعث ایجاد عفونت در لگن شود که در صورت وارد شدن باکتری در داخل روده، باکتری ها وارد رحم می شوند.
علائم عفونت لگن شامل درد ، گرفتگی و درد در قسمت تحتانی شکم است. همچنین ممکن است فرد دچار تب شود ، احساس سرماخوردگی یا مشکل در تنفس پیدا کند. هرکس که این علائم را تجربه کرده باشد ، باید به دنبال مشاوره پزشکی باشد زیرا عفونت معمولاً به درمان نیاز دارد.
امتحان آی یو دی امكان پذیر است اما بعید است. اگر آی یو دی بیرون بیاید ، فرد باید از شکل دیگری از روش های ضد بارداری استفاده کند تا اینکه بتواند به پزشک مراجعه کند.
IUD می تواند دیواره رحم را سوراخ کند ، اگرچه این بعید است. اگر IUD به دیواره نفوذ کند ، می تواند بسیار دردناک باشد و باعث افزایش خونریزی شود. ممکن است یک پزشک نیاز به برداشتن IUD از طریق جراحی داشته باشد.
خطرات IUD
آی یو دی برای همه مناسب نیست. در درصد کمی از افراد ، آی یو دی می تواند عوارض جدی ایجاد کند. خطرات و اشکالات آی یو دی ها شامل موارد زیر است:
درد هنگام قرار دادن:
افراد حرفه ای مراقبت های بهداشتی آی یو دی قرار دادن را می دانند. برخی از درد شدیدی را توصیف می کنند ، در حالی که برخی دیگر حداقل درد یا اصلاً دردی را گزارش نمی کنند. پزشک ماهر می تواند اغلب با درد کمتری این عمل انجام دهد. مصرف ایبوپروفن یا یک داروی ضد التهابی غیر استروئیدی (NSAID) قبل از انجام این روش می تواند کمک کند.
بیماری التهابی لگن (PID):
در تعداد کمی از افراد ، IUD می تواند رحم و دهانه رحم را تحریک کند و باعث ایجاد یک وضعیت دردناک به نام PID می شود. این خطر فقط برای گذاشتن بعد از ماه اول وجود دارد.
بیرون آمدن از رحم:
در حدود ۱ از ۱۰۰۰ نفر ، آی یو دی از رحمشان خارج می شود. این حرکت معمولاً هیچ عارضه ای ایجاد نمی کند ، اگرچه می تواند کارایی دستگاه را کاهش دهد. یک متخصص مراقبت های بهداشتی باید آی یو دی را که جابجا شده است ، خارج کند.
عوارض حاملگی:
در هر صورت بعید نیست که فردی هنگام استفاده از IUD باردار شود ، میزان عوارض بارداری پس از استفاده از AUD بسیار زیاد است. این عوارض ممکن است شامل سقط جنین ، زایمان زودرس ، افزایش وزن می باشد.
اضافه وزن:
جامعه پزشکی تحقیقات علمی کافی در این مورد انجام نداده اند که آیا آی یو دی ها باعث افزایش وزن می شوند یا خیر. مطالعات موجود نیز ارتباط روشنی بین استفاده از بارداری و افزایش وزن نشان نمی دهد.
این یک موضوع دشوار برای مطالعه است زیرا محققان باید گروه بزرگی از افراد با استفاده از آی یو دی را با یک گروه بزرگ مصرف کننده دارو مقایسه کنند. مصرف کنندگان دارو کاری انجام نمی دهند. محققان از آنها برای آزمایش دارو استفاده می کنند.
قابل درک است که بسیاری از افراد مایل به شرکت در یک مطالعه طولانی مدت با استفاده از روش های کنترل بارداری که از بارداری محافظت نمی کند، نیستند.
برخی از افراد از افزایش وزن پس از استفاده از داروهای ضد بارداری هورمونی خبر داده اند ، در حالی که برخی دیگر از کاهش وزن خبر می دهند. در نتیجه ، بسیاری از داروهای ضد بارداری هورمونی ، افزایش وزن و کاهش وزن را عوارض جانبی احتمالی ذکر می کنند.
محققان عموماً قبول دارند كه بعید است كه قرص های ضد بارداری هورمونی منجر به افزایش وزن قابل توجهی شوند. با افزایش سن افراد اغلب به تدریج افزایش وزن پیدا می کنند. ممکن است فرد افزایش وزن خود را با استفاده از روش های ضد بارداری مرتبط کند ، اما این می تواند به دلیل افزایش طبیعی چربی بدن یا ماهیچه ها باشد.
همه متفاوت هستند. تعادل ظریفی بین هورمون ها در بدن وجود دارد و هر چیزی که روی آنها تأثیر بگذارد می تواند باعث ایجاد تغییرات قابل توجهی شود.
برخی تحقیقات نشان می دهد که ازدواج ممکن است با افزایش وزن در ارتباط باشد. این رویدادهای زندگی ممکن است همزمان با شروع استفاده از IUD باشد.
جایگزین های IUD
روش های جایگزین پیشگیری از بارداری به جای آی یو دی وجود دارد. هر فرد ممکن است اولویت های متفاوتی برای پیشگیری از بارداری خود داشته باشد. به عنوان مثال ، فردی ممکن است تسکین خونریزی شدید قاعدگی یا پیشگیری از ابتلا به STI را در اولویت قرار دهد. استفاده از روش ایمپیلنت برای پیشگیری از بارداری به همان اندازه آی یو دی در جلوگیری از بارداری مؤثر است و تا ۳ سال ادامه دارد. طیف گسترده ای از قرص های ضد بارداری نیز موجود است. افرادی که عوارض جانبی سایر اشکال پیشگیری از بارداری را تجربه کرده اند ، می توانند درمورد مصرف قرص های مختلف ضد بارداری تحقیق کنند.
چه زمانی باید IUD را بردارید؟
افراد می توانند در هر زمان از پزشك بخواهند كه IUD را خارج کند.
از آنجا که آی یو دی نوعی روش پیشگیری از بارداری است ، فرد در صورت تمایل به بارداری باید آن را بردارد.
آی یو دی همچنین طول عمر محدودی دارد. IUD های غیرهورمونی تا ۱۲ سال پس از تزریق از بارداری جلوگیری می کنند. آنها باید بعد از این مدت از رحم خارج شوند.
آی یو دی های مبتنی بر هورمونی بسته به نوع مارک طول عمر متغیر دارند. برخی از مارک ها می توانند از بارداری تا ۳ سال جلوگیری کنند ، در حالی که برخی دیگر تا ۶ سال کار می کنند.
پس از این کار ، فرد باید از پزشک بخواهد دستگاه را خارج کند.
اگر فرد موارد زیر را تجربه کند ، پزشک ممکن است توصیه کند IUD را حذف کند:
افزایش فشار خون
عفونت لگنی
آندومتریت ، که یک بیماری التهابی پوشش رحم است
سرطان آندومتر یا دهانه رحم
یائسگی
در صورت بروز عوارض جانبی یا ناراحتی ، برداشتن آن ممکن است لازم باشد. یک متخصص بهداشتی واجد شرایط ، IUD را می تواند در مطب پزشکی بردارد. آنها می توانند این کار را در هر زمان انجام دهند اما انجام این کار در طول دوره قاعدگی آسان تر است زیرا رحم نرمتر است. برداشت آن نسبتاً سریع و ساده است و معمولاً عوارضی مشاهده نمی شود.
مراحل حذف (IUD) آی یو دی
حذف IUD ممکن است مراحل زیر را شامل شود:
فرد با پاهایش را باز کرده و روی میز معاینه قرار می گیرد.
متخصص بهداشت و درمان برای باز دیواره های واژن و قرار دادن IUD ، از یک اسپکولوم استفاده می کند.
یک فورسپس را، متخصص بهداشت به آرامی روی رشته ای که به دستگاه متصل است ، می کشد.
بازوهای آی یو دی با حرکت آهسته از رحم به سمت بالا برده می شوند. پس از اتمام عمل، پزشک متخصص بهداشت، اسپکولوم را بر می دارد.
ممکن است در طی یا درست بعد از انجام این عمل خونریزی یا حالت گرفتگی سبکی وجود داشته باشد. برای کاهش این احساس ناراحتی ممکن است برخی از پزشکان قبل از برداشتن، مصرف مسکن را توصیه کنند.
بعد از برداشتن IUD
اگر (IUD) آی یو دی به دلیل عفونت نیاز به برداشتن داشته باشد ، پزشک ممکن است آنتی بیوتیک یا سایر روش های درمانی را تجویز کند. تا زمانی که هیچ گونه عارضه یا عفونتی وجود نداشته باشد ،بعد از آی یو دی جدید هورمونی یا غیرهورمونی می توان روش جدید را جایگزین کرد. متخصص بهداشت می تواند این کار را در همان مطلب خود انجام دهد.
خطرات و اقدامات احتیاطی
در بعضی موارد ، عوارضی ممکن است هنگام برداشتن آی یو دی ایجاد شود.
برداشتن به صورت ناقص
احتمال کمی وجود دارد که IUD به راحتی بیرون نیاید. این اتفاق نیز ممکن است بیفتد که پزشک نتواند رشته IUD را احتمالا به دلیل کوتاه شدنش پیدا کند. پزشک ممکن است از سونوگرافی برای یافتن رشته ها استفاده کند و ممکن است از ابزارهای پزشکی دیگری علاوه بر فورسپس نیز استفاده کند تا دستگاه را از رحم خارج کند ، مانند سیتوبروش یا قلاب آی یو دی.
IUD جابجا می شود
بسیار بندرت ، دستگاه در طول دیواره رحم حرکت می کند. در این حالت، تحت بیهوشی، جراحی هیستروسکوپی ممکن است لازم باشد. گزینه دیگر استفاده از سونوگرافی برای هدایت عمل برداشتن است. مطالعهای که در سال ۲۰۱۵ منتشر شد ، نتیجه گرفت که این عمل از نظر جراحی آسیب کمتری به همراه دارد و مقرون به صرفه است.
بارداری ناخواسته
یکی دیگر از عوارض برداشتن آی یو دی یک حاملگی بدون برنامه ریزی است که در روزهای بعد از برداشتن از رابطه جنسی ناشی می شود.افراد برای جلوگیری از بروز این مشکل باید قبل از برداشتن دستگاه ، درباره روش های جایگزین پیشگیری از بارداری با متخصص بهداشت صحبت کنند.
زمان رابطه جنسی قبل و بعد از برداشتن IUD
ارائه دهنده خدمات درمانی می تواند آی یو دی دیگری بگذارد یا در مورد انواع راه های دیگر پیشگیری از بارداری به شما مشاوره دهد. برقراری رابطه جنسی در روزهای قبل و بعد از برداشتن آی یو دی بی خطر است. با این حال ، لازم به یادآوری است که:
باروری زنان ممکن است بلافاصله پس از برداشتن آی یو دی به حالت عادی برگردد.
اسپرم تا ۵ روز پس از مقاربت می تواند در دستگاه تناسلی زنان زنده بماند. این بدان معنی است که در صورت وقوع رابطه جنسی در روزهای قبل یا درست بعد از برداشتن بسته به زمان تخمک گذاری ، بارداری امکان پذیر است.
اگر شخص مایل به بارداری نیست، ممکن است ایده خوبی باشد:
حداقل ۷ روز قبل از برداشتن رابطه جنسی نداشته باشد
از روش های دیگر پیشگیری از بارداری استفاده کند.
اگر فرد بعد از برداشتن IUD بخواهد از داروهای ضد بارداری خوراکی استفاده کند ، باید تا ۷ روز تا زمان شروع استفاده از قرص های ضد بارداری خوراکی از شکل دیگری از روش های پیشگیری از بارداری استفاده کند.
منبع خبر : برگرفته از hidoctor









